O hipoparatireoidismo e hiperparatireoidismo são alterações hormonais menos conhecidas do público geral, mas que podem causar impactos significativos na saúde quando não diagnosticadas e tratadas adequadamente.
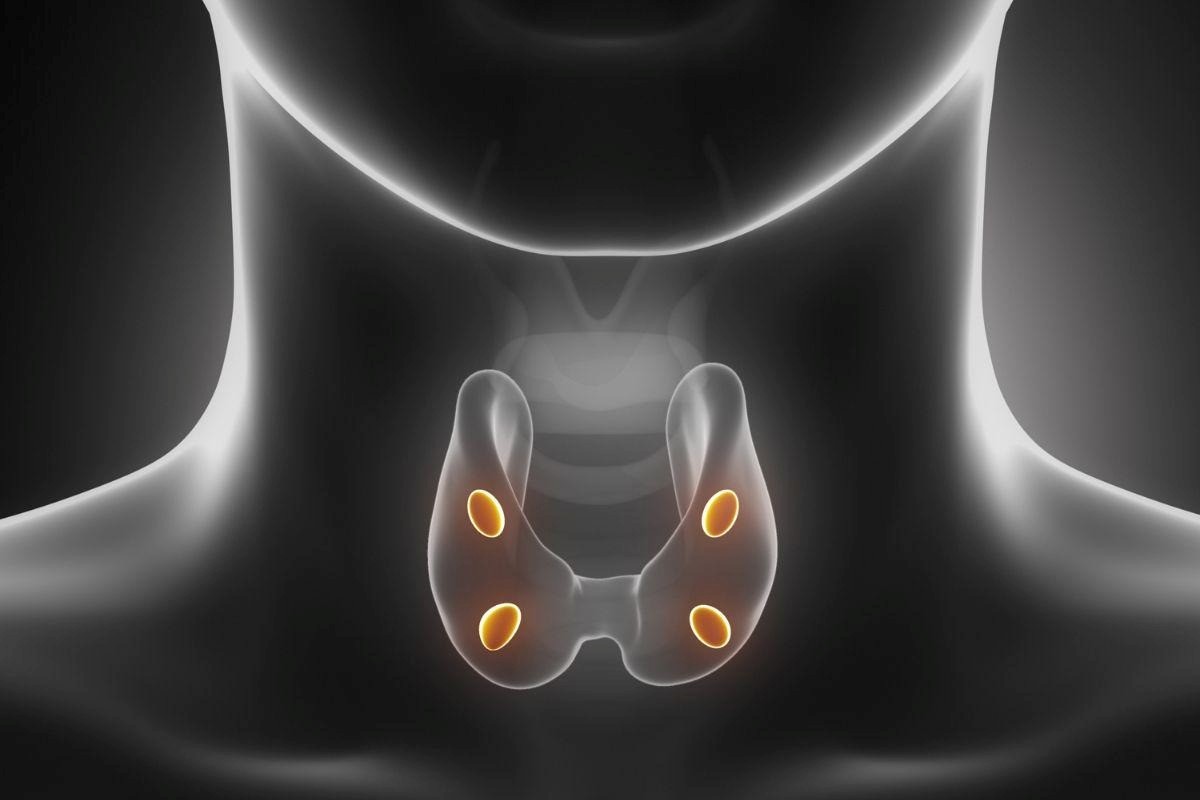
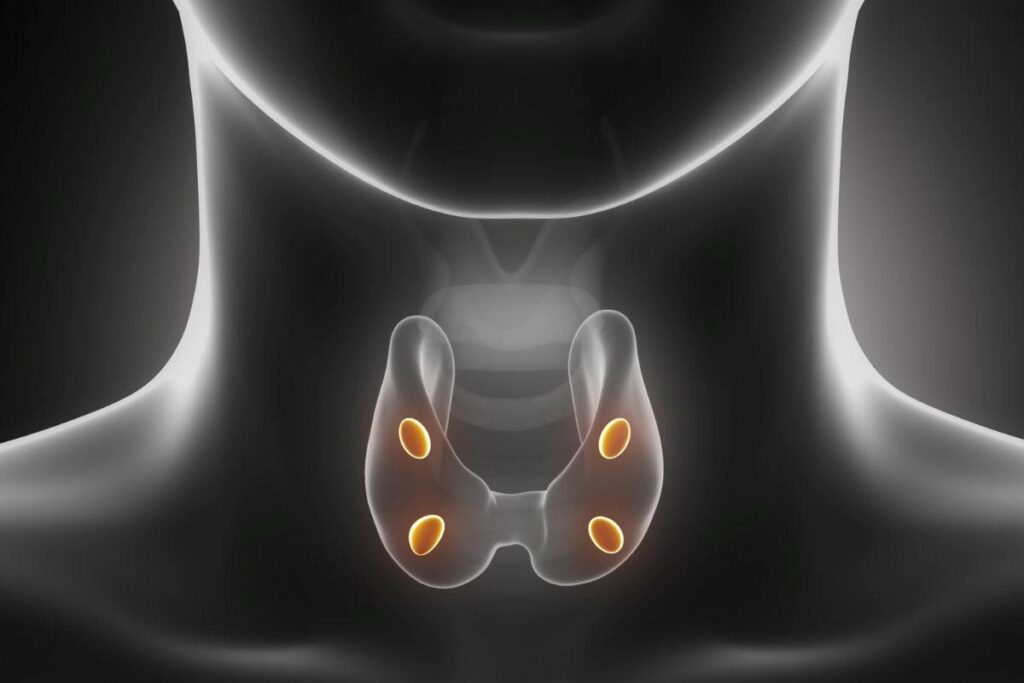
Ambas envolvem o funcionamento das glândulas paratireoides, presentes em número de quatro e próximas à tireoide, que são responsáveis pela produção do paratormônio (PTH), hormônio essencial para o equilíbrio do cálcio, do fósforo e da saúde óssea.
Apesar de terem nomes semelhantes, tratam-se de condições opostas: enquanto o hiperparatireoidismo está relacionado ao excesso de PTH e ao aumento do cálcio no sangue, o hipoparatireoidismo ocorre quando há deficiência desse hormônio, levando à redução do cálcio circulante.
Compreender essas diferenças é fundamental para reconhecer sintomas, realizar o diagnóstico correto e iniciar o tratamento mais adequado.
Qual é a função das paratireoides no organismo?
As paratireoides são pequenas glândulas localizadas atrás da tireoide e têm como principal função regular os níveis de cálcio no sangue por meio da produção do PTH.
A liberação do PTH ocorre, principalmente, em resposta à queda do cálcio no sangue. Quando os níveis de cálcio diminuem, sensores presentes nas paratireoides detectam essa alteração e estimulam imediatamente a liberação do hormônio. Em contrapartida, quando o cálcio está adequado ou elevado, a produção de PTH é reduzida, mantendo o equilíbrio metabólico.
O PTH atua em três órgãos principais. Nos ossos, estimula a liberação de cálcio para a circulação. Nos rins, reduz a perda de cálcio pela urina e aumenta a eliminação de fósforo. Já no intestino, o PTH atua de forma indireta. Ele promove a ativação da vitamina D no rim, e esta por sua vez, aumenta no intestino a absorção do cálcio, proveniente da alimentação.
Esse sistema de regulação fina garante que o cálcio esteja sempre em concentrações adequadas para funções fundamentais, como contração muscular, transmissão dos impulsos nervosos, coagulação do sangue, batimentos cardíacos e manutenção da saúde óssea.
Qualquer alteração na produção ou na ação do PTH pode levar a desequilíbrios importantes, com repercussões sistêmicas que afetam músculos, ossos, rins e o sistema nervoso.
Hiperparatireoidismo: quando há excesso de PTH
O hiperparatireoidismo é caracterizado pela produção excessiva de paratormônio, o que leva ao aumento dos níveis de cálcio no sangue, condição conhecida como hipercalcemia.
Principais causas do hiperparatireoidismo
O hiperparatireoidismo pode ser classificado em diferentes tipos, de acordo com sua origem.
O mais comum é o hiperparatireoidismo primário, geralmente causado por um adenoma (tumor benigno) em uma das glândulas paratireoides ou por hiperplasia (aumento) das glândulas.
Já o hiperparatireoidismo secundário ocorre como resposta a outras condições clínicas, especialmente à doença renal crônica, que altera o metabolismo da vitamina D e cálcio.
Sintomas mais frequentes
Os sintomas podem ser sutis no início, o que faz com que muitos pacientes convivam com a doença por anos sem diagnóstico.
Entre as manifestações mais comuns estão fraqueza muscular, fadiga, constipação intestinal, dispepsia, náuseas e vômitos, podendo ocorrer aumento da sede e da frequência urinária por diabetes insipidus nefrogênico.
Do ponto de vista cognitivo e emocional, alguns pacientes relatam dificuldade de concentração, lentificação do raciocínio e alterações de sono e humor.
Também é frequente a formação de cálculos renais, alteração da função renal e a redução da densidade óssea, com risco aumentado de osteoporose e fraturas.
Diagnóstico do hiperparatireoidismo
O diagnóstico é determinado através da evidência laboratorial de níveis elevados de cálcio no sangue, associados a valores elevados ou inadequadamente normais de PTH.
Exames complementares, como cálcio da urina de 24h, densitometria óssea, tomografia das vias urinárias e Rx de coluna, podem ser solicitados para avaliar complicações e necessidade de intervenção cirúrgica.
Hipoparatireoidismo: quando falta PTH
O hipoparatireoidismo é uma condição menos frequente, caracterizada pela produção insuficiente de paratormônio, resultando em níveis baixos de cálcio no sangue, a chamada hipocalcemia.
Principais causas do hipoparatireoidismo
A causa mais comum é o dano às glândulas paratireoides após cirurgias na região do pescoço, especialmente cirurgias da tireoide.
Outras causas incluem doenças autoimunes, irradiação cervical, doenças infiltrativas, deficiência grave de magnésio, condições genéticas e mais raramente, alterações congênitas.
Sintomas do hipoparatireoidismo
Os sintomas estão relacionados à baixa concentração de cálcio e costumam ser mais evidentes.
Formigamento simétrico nas mãos e pés e ao redor da boca são sinais frequentes, assim como cãibras musculares, espasmos involuntários e rigidez muscular.
Em casos mais graves, pode ocorrer tetania, crises convulsivas, alterações do ritmo cardíaco e manifestações psiquiátricas, como ansiedade e irritabilidade.
Alterações em unhas e cabelos, como fragilidade e ressecamento, também podem estar presentes em quadros crônicos.
Diagnóstico do hipoparatireoidismo
O diagnóstico é confirmado por exames de sangue que demonstram níveis baixos de cálcio associados a valores reduzidos de PTH.
A avaliação dos níveis de fósforo, magnésio e vitamina D são fundamentais para compreender o contexto metabólico e individualizar o tratamento.
Pontos-chave no diagnóstico diferencial
Como estamos lidando com duas condições opostas, a interpretação correta dos exames laboratoriais é essencial.
A dosagem de cálcio e do PTH no sangue é o principal ponto de partida para o diagnóstico das alterações das paratireoides. Esses exames permitem identificar se há excesso ou deficiência do paratormônio e se os níveis de cálcio estão elevados ou reduzidos, orientando a investigação clínica.
Nos casos de hipocalcemia, ou seja, quando o cálcio no sangue está baixo, podem estar presentes alguns sinais clínicos característicos que ajudam na avaliação médica, especialmente durante o exame físico. Entre eles, destacam-se os sinais de Chvostek e de Trousseau, que indicam aumento da excitabilidade neuromuscular causado pela falta de cálcio.
O sinal de Chvostek é observado ao se percutir levemente a região próxima ao nervo facial, logo à frente da orelha. Em pessoas com hipocalcemia, esse estímulo pode provocar uma contração involuntária dos músculos da face, como lábios ou pálpebras, refletindo a maior sensibilidade dos nervos.
Já o sinal de Trousseau é avaliado por meio da insuflação do manguito de pressão arterial no braço, mantida por alguns minutos acima da pressão sistólica. Em indivíduos com cálcio baixo, essa manobra pode desencadear um espasmo doloroso da mão e do punho, conhecido como espasmo carpopedal, um achado mais específico de hipocalcemia.
A presença desses sinais não substitui os exames laboratoriais, mas contribui para reforçar a suspeita clínica e a gravidade do quadro, nos auxiliando na tomada de decisões sobre a necessidade de investigação e tratamento imediatos.
Uma investigação cuidadosa permite diferenciar corretamente o hipoparatireoidismo do hiperparatireoidismo e evitar condutas inadequadas.
Tratamento do hiperparatireoidismo e do hipoparatireoidismo
O tratamento varia conforme a condição, a causa, a gravidade dos sintomas e as características individuais do paciente.
No hiperparatireoidismo, a abordagem pode incluir acompanhamento clínico, uso de medicamentos para controle do cálcio e, em muitos casos, tratamento cirúrgico para remoção do adenoma ou das glândulas acometidas. A decisão cirúrgica é baseada em critérios bem estabelecidos, como idade, níveis de cálcio e presença de complicações como osteoporose e cálculo renal.
Já no hipoparatireoidismo, o tratamento é clínico e visa manter níveis adequados de cálcio no sangue. Isso geralmente envolve suplementação de cálcio e vitamina D ativa, com monitorização frequente para evitar oscilações perigosas. O acompanhamento regular é fundamental para ajustar doses e prevenir complicações a longo prazo.
Tratamento do hiperparatireoidismo e do hipoparatireoidismo
O tratamento do hiperparatireoidismo e do hipoparatireoidismo deve ser sempre individualizado, levando em consideração a causa da alteração hormonal, a gravidade do desequilíbrio do cálcio, a presença de sintomas, as comorbidades associadas e o perfil clínico de cada paciente.
Embora ambas envolvam o hormônio da paratireoide, são condições opostas e exigem estratégias terapêuticas distintas, que devem ser conduzidas por um endocrinologista experiente.
Tratamento do hiperparatireoidismo
No hiperparatireoidismo, o objetivo principal do tratamento é reduzir os níveis elevados de PTH e de cálcio no sangue, prevenindo complicações como osteoporose, fraturas, cálculos renais e prejuízos à função renal.
Em casos leves e assintomáticos, pode ser indicado apenas o acompanhamento clínico, com monitorização periódica dos níveis de cálcio, função renal e densidade óssea.
Quando há sintomas, elevação significativa do cálcio ou impacto nos ossos e rins, o tratamento cirúrgico costuma ser a melhor opção.
A cirurgia consiste na remoção do adenoma ou das glândulas paratireoides acometidas e apresenta altas taxas de cura quando realizada por cirurgião experiente.
A indicação cirúrgica segue critérios bem definidos, como idade abaixo de 50 anos, hipercalcemia persistente, presença de osteoporose, histórico de cálculos renais ou redução da função renal.
Em situações específicas, medicamentos podem ser utilizados para auxiliar no controle do cálcio, especialmente quando a cirurgia não é indicada ou precisa ser postergada.
Tratamento do hipoparatireoidismo
Já no hipoparatireoidismo, o tratamento é essencialmente clínico e tem como objetivo manter os níveis de cálcio no sangue dentro da faixa adequada, evitando sintomas neuromusculares e complicações mais graves.
A base do tratamento envolve a suplementação de cálcio associada à vitamina D ativa, que facilita a absorção intestinal do cálcio e ajuda a compensar a deficiência do PTH.
O acompanhamento médico regular é fundamental, pois o equilíbrio do cálcio pode oscilar facilmente.
Ajustes frequentes de dose são necessários para prevenir tanto a hipocalcemia, que causa sintomas como formigamentos e espasmos musculares, quanto a hipercalcemia, que pode ocorrer quando a suplementação é excessiva.
Em alguns casos específicos, outras estratégias terapêuticas podem ser consideradas, sempre com monitorização rigorosa e individualizada.
A importância do acompanhamento endocrinológico com a Dra. Jéssica Moraes
Tanto o hipoparatireoidismo quanto o hiperparatireoidismo são condições crônicas que exigem seguimento especializado. O diagnóstico precoce é essencial para evitar complicações como fraturas, cálculos renais, alterações neuromusculares e impacto na qualidade de vida.
A Dra. Jéssica Moraes é médica endocrinologista com atuação focada no cuidado humano, técnico e personalizado.
Seu acompanhamento é baseado nas melhores evidências científicas, sempre considerando as necessidades e particularidades de cada paciente.
Se você apresenta alterações nos níveis de cálcio, sintomas sugestivos ou já recebeu o diagnóstico de hipoparatireoidismo ou hiperparatireoidismo, contar com uma avaliação especializada faz toda a diferença para um tratamento seguro e eficaz.
Agende sua consulta com a Dra. Jéssica Moraes e receba um cuidado completo, individualizado e comprometido com a sua saúde!